Новообразования головного мозга прочно занимают второе место среди онкологической патологии и причин смерти у детей с онкологическими заболеваниями, уступая по частоте только поражениям кроветворной и лимфатической систем. Опухоли III желудочка являются относительно редкой группой новообразований головного мозга. По данным ряда авторов, они составляют от 1,5% до 2 – 5%. Наиболее частыми новообразованиями III желудочка у детей являются субэпендимарные гигантоклеточные и пилоцитарные астроцитомы, нейрофибромы, герминомы, глиомы, краниофарингиомы, папилломы и пинеальные новообразования. У взрослых наиболее часты коллоидные кисты, метастазы, лимфомы, менингиомы, глиомы и пинеаломы. По данным разных авторов, в пинеальной области локализуются от 0,5 до 1% от всех верифицированных опухолей головного мозга. Частота возникновения опухолей пинеальной области у детей выше, чем у взрослых, и доходит до 2 – 6% от всех интракраниальных новообразований. Существует четкая региональная зависимость частоты обнаружения герминативно-клеточных опухолей. Так, в азиатских странах, а именно в Японии, отмечается самая высокая частота встречаемости этих опухолей, достигая 5 – 15% от всех выявляемых опухолей. Объяснения этому феномену до настоящего времени нет. Опухоли из пинеальной паренхимы составляют 17%, герминогенные опухоли диагностируются в 40 – 65% случаев и глиальные опухоли встречаются в 15% опухолей этой локализации. Паренхиматозные пинеальные опухоли чаще встречаются у детей первого десятилетия жизни, герминогенные опухоли чаще диагностируются у подростков, преимущественно мальчиков. Астроцитомы этой локализации имеют два возрастных пика: от 2 до 6 лет и с 12 до 18 лет.
Глиомы зрительных нервов и хиазмы составляют 3 – 5% от всех интракраниальных опухолей у детей. Более 75% опухолей, поражающих зрительные нервы, встречаются в течение первого десятилетия жизни с пиком в первые 5 лет и 90% возникают к возрасту 20 лет, поражения хиазмы более часто регистрируются у старших детей. Приблизительно 20% детей с глиомами хиазмы зрительных нервов страдают нейрофиброматозом I типа, и ряд исследователей утверждают, что прогноз у таких детей благоприятнее, чем у больных без нейрофиброматоза I типа. По другим данным, частота возникновения глиом хиазмы составляет 5 – 10%. Гистологически эти опухоли обычно низкозлокачественные фибриллярные или пилоцитарные астроцитомы. Их микроскопические признаки фактически идентичны таковым при классической мозжечковой астроцитоме и других срединных пилоцитарных опухолях. Признаки злокачественного роста встречаются редко. Среди всех первичных опухолей головного мозга у детей краниофарингиомы составляют 8,2% – 13% и являются самыми распространенными (40%) супратенториальными опухолями, и приблизительно 1/3 из них локализуются в III желудочке (интравентрикулярные и экстра-интравентрикулярные краниофарингиомы). По данным А.Ю Улитина (1997), в Санкт-Петербурге краниофарингиомы составили 1,8% от всех верифицированных опухолей головного мозга. Краниофарингиомы – наиболее частые опухоли супраселлярной области неглиального происхождения у детей и составляют 54% от всех опухолей супраселлярной области в детском возрасте и 20% – у взрослых. Наибольший пик заболеваемости – в возрасте 5 – 10 лет, у взрослых в 40 – 50 лет. Существенных половых различий не отмечается.
МОРФОЛОГИЯ ОПУХОЛЕЙ III ЖЕЛУДОЧКА
Морфология опухолей III желудочка различна. В передних отделах желудочка чаще наблюдаются коллоидные кисты, которые относятся к дизэмбриогенетическим новообразованиям. Ранее считалось, что они являются дериватами нейроэктодермы (парафиза – эмбриональной структуры, представляющей собой карман между конечным мозгом и передними отделами среднего мозга), однако больше данных, свидетельствующих об их энтодермальном происхождении. Они имеют эпителиальную выстилку и характерное слизистое содержимое и чаще встречаются у взрослых. Макроскопически коллоидные кисты представляют собой округлые или овальной формы образования, диаметр которых колеблется от 0,3 до 4 см. Киста имеет плотную капсулу с гладкой стенкой и вязкое содержимое зеленовато-серого цвета. В последнее время установлено их энтодермальное происхождение.
Эпендимомы возникают из внутренней выстилки желудочков мозга и составляют 5 – 10% всех опухолей ЦНС. Из них 2/3 возникают в задней черепной ямке, 10% – в спинномозговом канале и остальные – супратенториально в боковых и III желудочке. В пределах III желудочка эпендимарные опухоли преимущественно локализуются в его задних отделах, макроскопически имеют вид узла с преимущественной локализацией в полости желудочка. Хорошо отграничены от мозга, однако на отдельных участках они прорастают мозговое вещество. Глубина прорастания зависит от злокачественности. Эпендимомы имеют хорошо визуализируемые границы, в связи с чем возможно их тотальное удаление. Имплантационные метастазы злокачественных эпендимом редки. По данным R.I. Ernestus (1996), у детей частота эпендимом – 18,6%, менее чем астроцитом и медуллобластом (соотношение по полу 6:5 с преобладанием мужчин).
В пинеальной области встречаются: опухоли из зародышевых клеток – герминома, тератома (или эпидермоид, дермоид), тератома со злокачественной трансформацией, эмбриональная карцинома, эндодермальная синусовая опухоль, хориоидкарцинома и смешанные опухоли из зародышевых клеток; опухоли из пинеальной паренхимы – пинеалома, пинеоцитома, пинеобластома; глиомы и опухоли из velum interpositum – менингиомы, гемангиоперицитомы, ангиомы, кисты, реже – пинеоцитомы.
Пинеаломы и герминомы, по данным того же автора, могли находиться в супраселлярно-гипоталамической области и в других отделах. Пинеобластомы имеют инвазивный характер роста, часто метастазируют и по своему гистологическому строению и степени злокачественности близки к медуллобластомам. Пинеалоцитомы – хорошо отграниченные доброкачественные опухоли, часто имеют капсулу и кисты. Хориоидкарциномы и опухоли желточного мешка имеют вид больших инфильтрирующих образований, которые рано диссеминирют по спинномозговому каналу и в 10% случаев метастазируют за пределы ЦНС (в кости, легкие, лимфатические узлы).
Менингиома является весьма редким новообразованием этой области, особенно в детском возрасте. Их частота составляет 1,5 – 2,5%.
Краниофарингиомы, локализующиеся в этой области, часто кистозные, располагаются в полости III желудочка, проникают в боковые желудочки, экстравентрикулярно и нередко достигают гигантских размеров. В мировой литературе имеется одно сообщение о диагностике краниофарингиомы пинеальной области, случайно выявленное на аутопсии у женщины 58 лет, погибшей при пожаре, и второе наблюдение – в нашей клинике. Герминомы происходят из эмбриональных клеток, 20% из них располагаются в супраселлярной области, вовлекают дно и стенки III желудочка, могут первично исходить из базальных ганглиев. Герминомы могут метастазировать в стенки желудочков и базальные цистерны.
По гистологической структуре опухоли дна III желудочка почти все астроцитомы, чаще всего низкозлокачественные ювенильные пилоцитарные и иногда фибриллярные астроцитомы. Наши данные подтверждают это утверждение. Астроцитомы данной локализации – доброкачественные нейроэктодермальные опухоли, гистологическая структура которых не меняется в большинстве наблюдений на протяжении многих лет роста до и после оперативных вмешательств. Макроскопически астроцитомы в большинстве случаев плохо отграничены от окружающей ткани, гомогенные. Пилоцитарные астроцитомы имеют вид узла сероватого цвета. Границы опухоли достаточно четкие, довольно часто обнаруживаются кисты. В пилоцитарных астроцитомах много сосочков, иногда обнаруживаются опухоли с выраженным ангиоматозом.
Гамартомы гипоталамуса обоснованно относятся к порокам развития, располагаются между воронкой гипофиза и мамиллярными телами, гистологически состоят из ткани, сходной с гипоталамусом. Выделяют гормонально-активные и гормонально-неактивные формы.
Хориоидпапилломы составляют менее 1% (0,65% по нашим данным) всех интракраниальных опухолей и только менее 10% из них локализуются в III желудочке. Чаще всего эти опухоли возникают как функционирующие внутрижелудочковые папилломы крыши III желудочка, секретирующие спинномозговую жидкость. Опухоли сосудистых сплетений имеют довольно медленную скорость роста и достигают большого размера. Макроскопически имеют вид узла с мелкогранулярной дольчатой поверхностью (вид цветной капусты), темно-красного цвета, плотной консистенции, с преимущественной локализацией в просвете желудочка. Карцинома сосудистых сплетений – более агрессивная опухоль, составляющая 10 – 20% всех опухолей сосудистых сплетений. Справедливо считается, что хориоидкарциномы могут прорастать мозговое вещество на большом протяжении. Эта опухоль характеризуется чертами, свойственными анапластическим опухолям, и имеет склонность к диффузному экстракраниальному распространению. Хотя и папилломы сосудистых сплетений могут распространяться за пределы черепа, но их депозиты доброкачественного характера и, как правило, бессимптомны. Хориоидкарциномы имеют тенденцию к формированию имплантационных метастазов, которые обычно клинически проявляются на протяжении первых месяцев после операции.
В литературе имеются сообщения о 23 кавернозных мальформациях III желудочка.
В III желудочке могут встречаться также гемангиобластомы, метастатические медуллобластомы, глиобластомы, эпидермоидные кисты.
Классификация опухолей III желудочка
Общепринятым на данном этапе развития нейрохирургии является деление новообразований III желудочка на опухоли передних отделов, опухоли задних отделов (граница massa intermedia) и опухоли дна III желудочка.

Рис. Схематическое изображение локализации новообразований III желудочка.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ОПУХОЛЕЙ III ЖЕЛУДОЧКА
Клиническая диагностика опухолей III желудочка чрезвычайно трудна ввиду наличия в клинической картине заболевания весьма скудной очаговой симптоматики и развития почти одних лишь общемозговых симптомов (гидроцефально-гипертензионные явления, головные боли, застойные диски зрительных нервов).
В 1910 году появилась первая обобщенная работа по опухолям III желудочка, в которой Weisenburg анализирует 30 наблюдений (27 литературных и 3 собственных, из них 5 детей). И приходит к выводу, что для опухолей III желудочка нет специфических симптомов, а диагноз во всех случаях был установлен на аутопсии. Наиболее значимой работой по этой проблеме явилась вышедшая в 1933 г монография W. Dandy, в которой автор на основании 68 наблюдений (21 собственное и 47 литературных) анализирует клиническое течение и методики оперативного удаления опухолей III желудочка.
Всеми признано, что опухоли III желудочка долгое время протекают бессимптомно и только по мере роста и заполнения полости III желудочка, сдавления паравентрикулярных образований создают окклюзию ликворных путей и проявляются характерными клиническими симптомами. Хотя клиническая картина опухолей III желудочка зависит от локализации новообразования в пределах желудочка, ведущим в клинической картине заболевания является синдром внутричерепной гипертензии. И начало заболевания в большинстве случаев характеризуется появлением общемозговых симптомов (приступообразные головные боли, рвота, застойные явления на глазном дне), которые в большинстве случаев остаются ведущими в клинике заболевания.
Особенности клинического течения зависят от исходного пункта роста опухоли, ее направления, степени окклюзии ликворных путей и воздействия опухоли на образования III желудочка, а также на паравентрикулярные и стволовые отделы мозга. Краниобазальные симптомы поражения черепных нервов обусловлены гидроцефальным растяжением боковых и III желудочков с придавливанием черепно-мозговых нервов к костям основания черепа и крупным сосудам основания мозга. Хронический базальный арахноидит, нередко сопутствующий опухолям III желудочка, также иногда является причиной поражения отдельных черепно-мозговых нервов.
В известной степени клиническая картина опухолей III желудочка зависит от локализации опухоли в пределах желудочка, однако, можно отметить много общего для всей группы этих новообразований. Для них характерен синдром внутричерепной гипертензии. Начало заболевания при опухолях III желудочка во многом характеризуется появлением общемозговых симптомов (головные боли, рвота, застойные диски зрительных нервов), которые в большинстве случаев остаются ведущими в клинической картине заболевания. Менингеальные симптомы, обусловленные тоническими рефлексами, наблюдаются довольно часто. Характерным является диссоциация между постоянным и выраженным симптомом Кернига при слабой ригидности затылочных мышц. Некоторые авторы отмечают вынужденное положение головы или туловища, которые появляются в более поздние сроки заболевания, особенно во время приступов головных болей. Проявлений заболевания такого характера мы не встречали на нашем материале.
Характерным для опухолей задних отделов III желудочка является сочетание гипертензионного и четверохолмного синдромов. Первыми и ведущими симптомами у данной категории больных являются симптомы внутричерепной гипертензии с ранним развитием окклюзионной гидроцефалии. Патогномоничным для опухолей задних отделов III желудоча и пинеальной области является четверохолмный синдром, наблюдающийся в 50 – 87% случаев. Нередко при этих опухолях отмечается мозжечковая симптоматика, свидетельствующая о каудальном распространении опухоли. Встречаются также эндокринные расстройства, которые наиболее часто представлены синдромом преждевременного полового развития.
Клиника опухолей дна III желудочка складывается из эндокринных гипоталамических расстройств, поражения хиазмы, гипертензионного синдрома и поражения турецкого седла. Первыми признаками заболевания могут быть либо указанные симптомы изолированно, либо в сочетании, либо они могут варьировать в значительной степени. При краниофарингиомах III желудочка отмечается снижение остроты зрения, гипоталамо-гипофизарные расстройства, адипозогенитальный синдром, отставание в росте, несахарный диабет, нарушение сна и др. При глиомах зрительных путей на первый план выступают офтальмологические симптомы (снижение остроты зрения, нистагм, экзофтальм 43 – 88%), эндокринно-обменные нарушения (задержка роста, преждевременное половое развитие, несахарный диабет, 20 – 26%), гипертензионные головные боли (15 – 28%), еще реже – судорожный синдром, психические нарушения, парезы, (5 – 10%), а ассоциированность с нейрофиброматозом (13 – 29%). Гипталамические гамартомы, разделенные на два типа, по данным МРТ, (парагипоталамические и интрагипоталамические), характеризуются симптомами преждевременного полового развития при парагипоталамической и трудно поддающимися лечению припадками с задержкой умственного развития и поведенческими расстройствами при интрагипоталамической гамартоме.
Основными проявлениями заболевания при опухолях передних отделов III желудочка являются симптомы, характерные для окклюзии ликворных путей (симптомы внутричерепной гипертензии), в виде нарастающих по своей интенсивности головных болей, рвоты, застойных явлений на глазном дне, а у части больных – гипертензионные кризы, которые могут протекать крайне тяжело, и даже быть причиной смерти. Коллоидные кисты отличаются длительным течением заболевания и медленным увеличением их объема.
Все многообразие клинических симптомов при первичных опухолях III желудочка В.А. Легконогов (1973) свел к следующим синдромам: гидроцефально-гипертензионному, пароксизмальному, перивентрикулярному, мез- и ромбэнцефальным и синдрому психических нарушений.
Динамика развития клинических симптомов может указывать на исходное место роста опухоли. Если, например, заболевание начинается с появления четверохолмного синдрома, то можно предположить, что опухоль исходит из пинеальной области, если с офтальмологической симптоматики, то можно предположить, что местом исходного роста опухоли была сама хиазма. В случае, когда заболевание манифестирует диэнцефальными и эндокринно-обменными нарушениями, можно предположить, что опухоль первично возникла в дне III желудочка.
По мере роста опухоли, заполнения ею полости III желудочка в клинической картине заболевания могут обнаруживаться двигательные и чувствительные нарушения, мозжечковая и стволовая симптоматика. При опухолях III желудочка могут наблюдаться те или иные психические расстройства, связанные с повышением внутричерепного давления и локализацией опухоли. Хотя типичных эпилептических припадков при новообразованиях III желудочка не встречается. Изредка развиваются эпилептические припадки, которые чаще наблюдаются при новообразованиях, исходящих из дна III желудочка. Они проявляются потерей сознания или сопровождаются судорогами тонического характера (диэнцефальные припадки). W. Dandy (1933) называет эти припадки «интермиттирующими приступами». Характерными компонентами приступов были явления чувствтительного раздражения или вазомоторные нарушения (ознобоподобные дрожания в виде кратковременных пароксизмов, обильное потоотделение, повышение температуры тела до 38 – 390 градусов).
Длительность заболевания от появления первых симптомов до поступления в клинику колеблется от нескольких суток до 15 лет.
Y. Sawamura et. al. (1995) сообщает об асимптомных кистах пинеальной области у женщин с пиком в возрасте 21 г. – 30 лет размерами >5мм, случайно выявленных при МРТ головного мозга, а на аутопсии же частота таких кист доходила до 25 – 40%.
ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА ОПУХОЛЕЙ III ЖЕЛУДОЧКА
При диагностике опухолевого поражения необходимо, прежде всего, решить вопросы о локализации новообразования в пределах желудочка и преимущественном направлении роста опухоли, от чего непосредственно зависит выбор оптимального хирургического доступа и соответственно ближайшие результаты лечения.
Компьютерная и магнитно-резонансная томографии являются основными информативными методами исследования опухолей III желудочка, также как и других опухолей ЦНС. Предложенный в 70-х годах метод компьютерной томографии дает возможность с высокой точностью локализовать и устанавливать характер патологического процесса в мозге, выбрать адекватный метод их лечения.
КЛИНИЧЕСКИЕ НАБЛЮДЕНИЯ
Клиническое наблюдение 1. Больная К. 8 лет, поступила с жалобами на слепоту на правый глаз, выявленную случайно при осмотре в школе. На теле множественные коричневые пятна цвета «кофе с молоком» различной величины, на груди справа, на спине. Неврологически: двусторонняя пирамидная симптоматика. Vis: OD=светоощущение с носовой стороны; OS=1,0, почти полная височная гемианопсия. Расходящееся косоглазие. Слабость конвергенции. На глазном дне – однотонность диска правого зрительного нерва и резкое сужение артерий сетчатки обоих глаз.
На серии КТ головного мозга расширение, уплощение и деформация турецкого седла объемным гиподенсным образованием. Контуры его четкие, плотность однородная (+17 едН), без контрастного усиления. Размеры 3,0х2,5х2,2см. III желудочек компремирован, смещен кверху и влево.
На МРТ головного мозга – объемное образование 2,6х3,3х2,9см в ХСО с бугристыми контурами, неоднородной структуры. Компремирует дно III желудочка с его инфильтрацией. Хиазма не визуализируется. Латеральные отделы новообразования прилежат к кавернозным синусам и смещают в стороны сонные артерии. Локальный двусторонний отек в зоне подкорковых ядер. Супраселлярные цистерны деформированы и резко сужены.
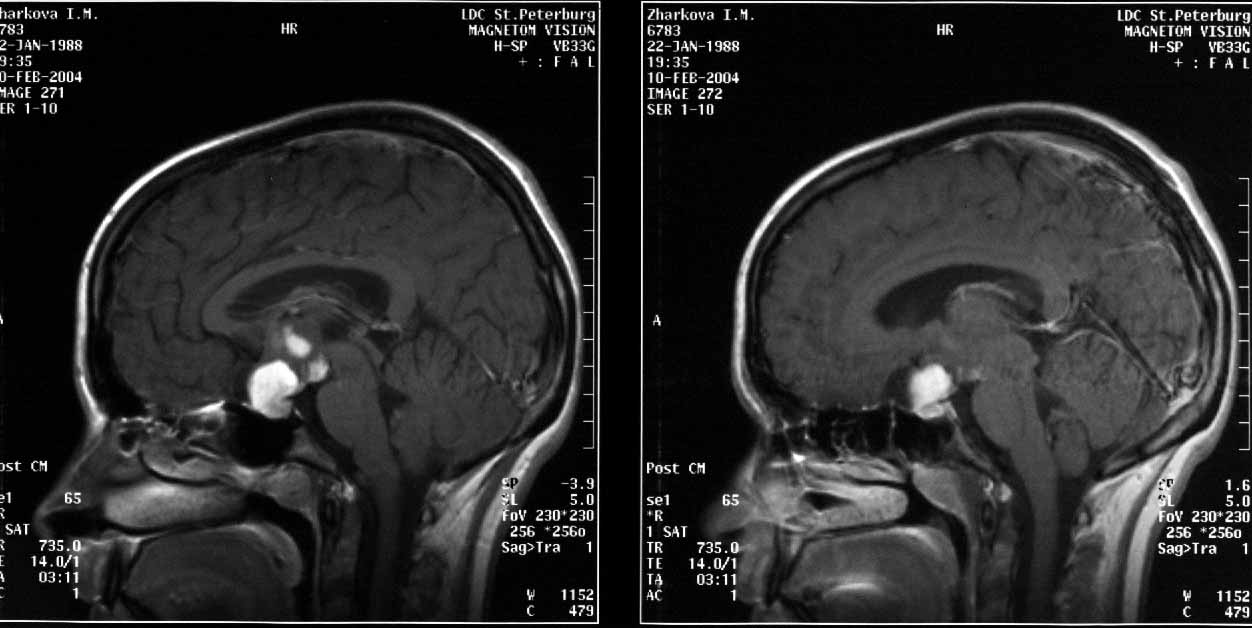
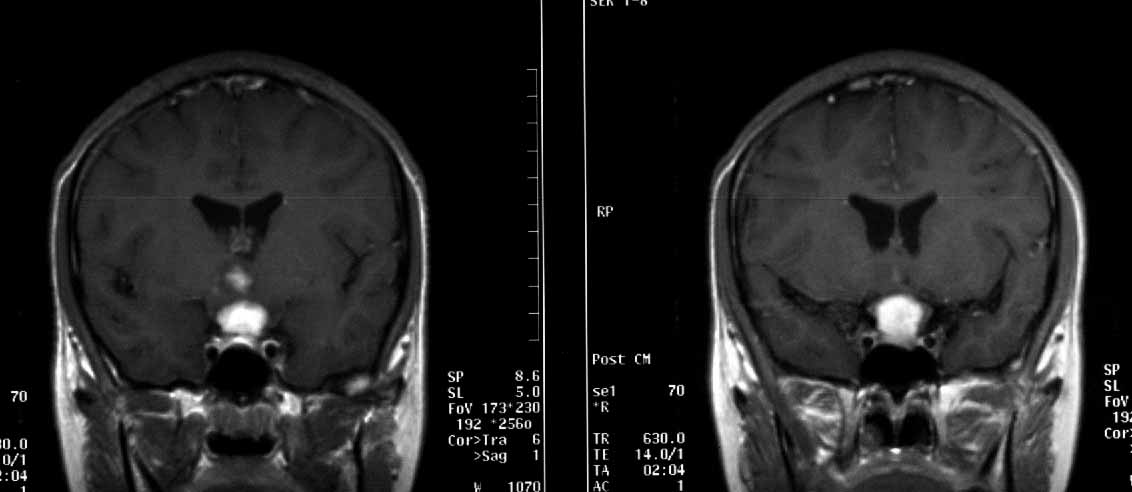

Рис. МРТ больной К. до операции.
Операция: правосторонняя краниотомия в лобной области, субтотальное удаление пилоцитарной астроцитомы хиазмы и правого зрительного нерва из субфронтального доступа.
Выписана без нарастания зрительных расстройств. Несколько расширилось поле зрения. Лучевая терапия в СОД 40Гр.
При обследовании через 3 г. данных за продолженный рост не получено (рис. 89).


Рис. МРТ той же больной в отдаленном периоде.
Клиническое наблюдение 2. Больной Ж. 12 лет, поступил с жалобами на периодические головные боли, диэнцефальные эпилептические припадки. Неврологически: очаговой симтоматики не выявлено. Vis: OD=1,0; OS=1,0. Поле зрения не изменено.
На серии КТ головного мозга расширение, уплощение и деформация турецкого седла объемным гиподенсным образованием. Контуры его четкие, плотность однородная (+19 едН), капсула накапливает контраст. Размеры 3,5х3,4х3,6см. создается впечатление, что III желудочек компремирован и смещен к верху.
На МРТ головного мозга определяется объемное образование 4,6х4,2х4,1см в области дна III желудочка с четкими контурами, неоднородной структуры с кистозными компонентами, компремирует и прорастает дно III желудочка. Капсула опухоли интенсивно накапливает контрастное вещество. Хиазма не визуализируется. Латеральные отделы новообразования прилежат к кавернозным синусам и обволакивают обе внутренние сонные артерии. Супраселлярные цистерны деформированы и резко сужены.

Рис. МРТ больного Ж. а – до операции, б – после операции.


б
Рис. МРТ больного Ж. в отдаленном периоде после операции.
Операция: правосторонняя кранитомия в лобной области, субтотальное удаление фибриллярной астроцитомы из субфронтального доступа.
Выписан без зрительных и эндокринных расстройств. Несколько расширилось поле зрения. Проведена химиотерапия нидраном в дозе 114 мг.
При наблюдении в течение 9 лет признаков продолженного роста опухоли не получено.
Клиническое наблюдение 3. Больной С. 11 лет, поступил с жалобами на головные боли с рвотой, косоглазие и двоение по горизонтали. Длительность заболевания около 2 мес. Начало заболевания – головные боли с рвотой. Поступил в компенсированном состоянии. Состояние средней степени тяжести. Неврологически: нистагмоидные подергивания при крайних отведениях глазных яблок. Симптом Мажанди. Горизонтальный нистагм. Зрачки D>S, реакция на свет почти отсутствует. Сглажена левая носогубная складка. Симптом Мингацини. Глубокие рефлексы D>S, живые. Адиодохокинез слева. При пальце-пальцевой пробе левая рука отходит влево. На одной ноге не стоит. Симптом Кернига 1450. Ригидность затылочных мышц – на 1 поперечный палец. Голова наклонена влево. Vis: OD=0,8; OS=0,6, не корригируется. Резко выраженные застойные соски зрительных нервов обоих глаз. Поле зрения не изменено.
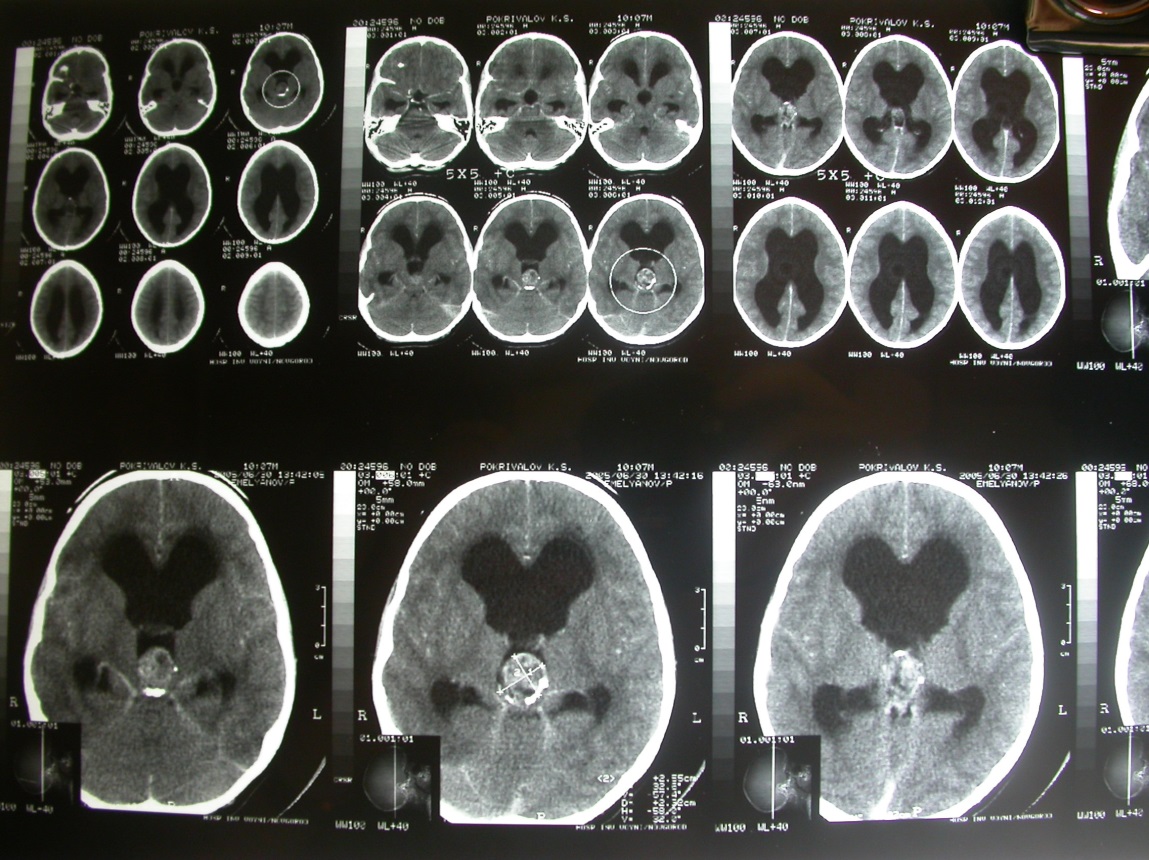
Рис. Предоперационные КТ головного мозга.




Рис. Предоперационные МРТ головного мозга.
На серии КТ головного мозга объемное образование задних отделов III желудочка, декомпенсированная окклюзионная тривентрикулярная гидроцефалия. Размеры 2,4х1,7х1,6см, содержит кальцификат. Задние отделы желудочка тампонированы опухолью. Боковые желудочки резко расширены. Резко выраженный перивентрикулярный отек.
На МРТ головного мозга – объемное образование задних отделов III желудочка 2,9х2,1х1,8см, неоднородной структуры, с четкими, ровными контурами, неравномерно, умеренно накапливающее контрастное вещество. Значительно расширены боковые желудочки
Операция: костно-пластическая трепанация задней черепной ямки, тотальное удаление тератомы из субтенториального супрацеребеллярного доступа.
Выписан в удовлетворительном состоянии, регрессировали застойные явления на глазном дне. Очаговых признаков поражения нервной системы, гипертензионной симптоматики при выписке не определялось.
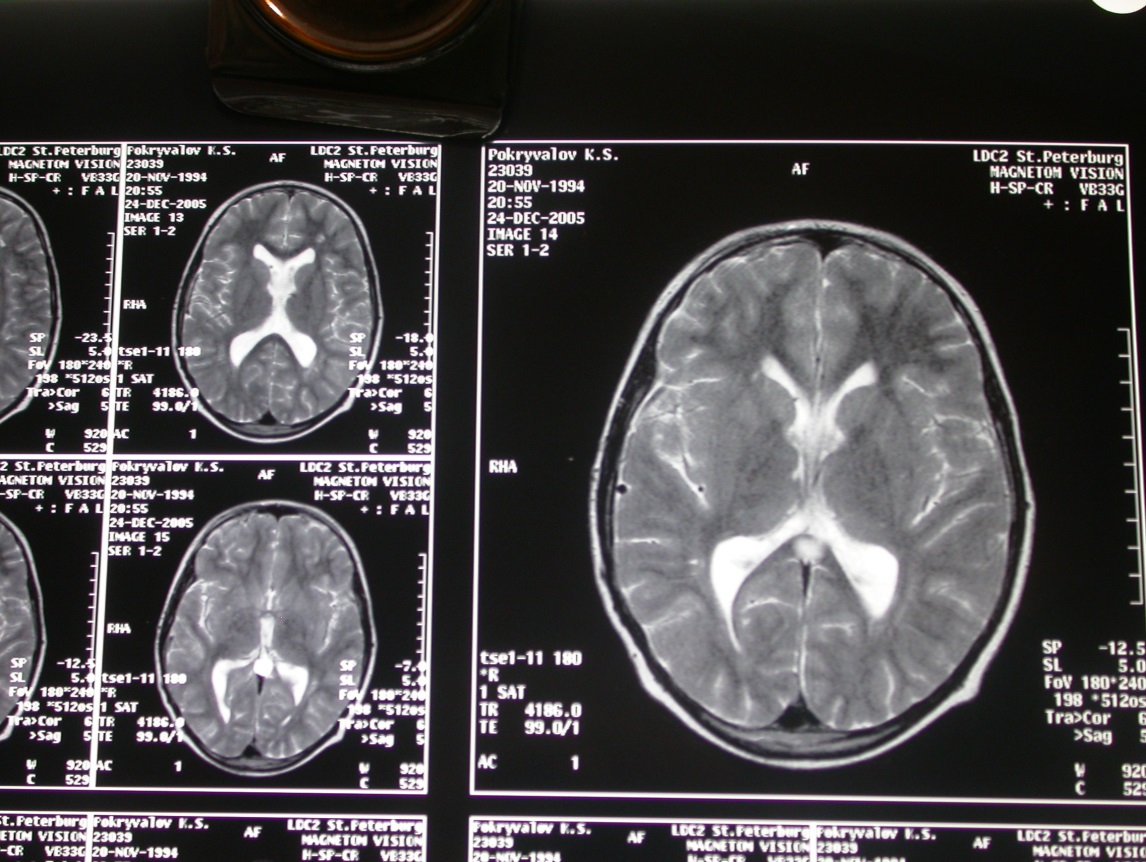
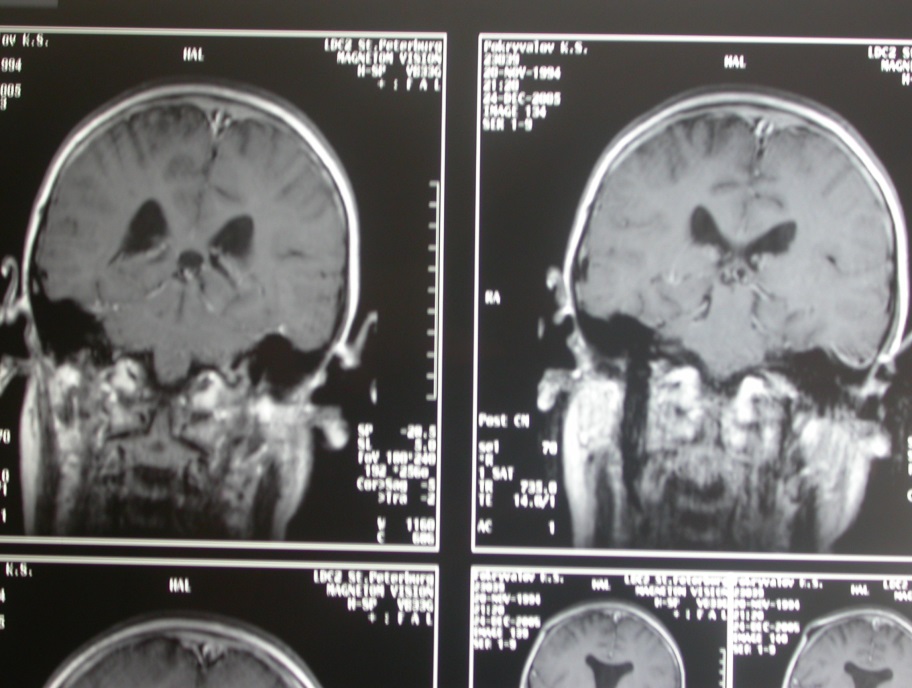
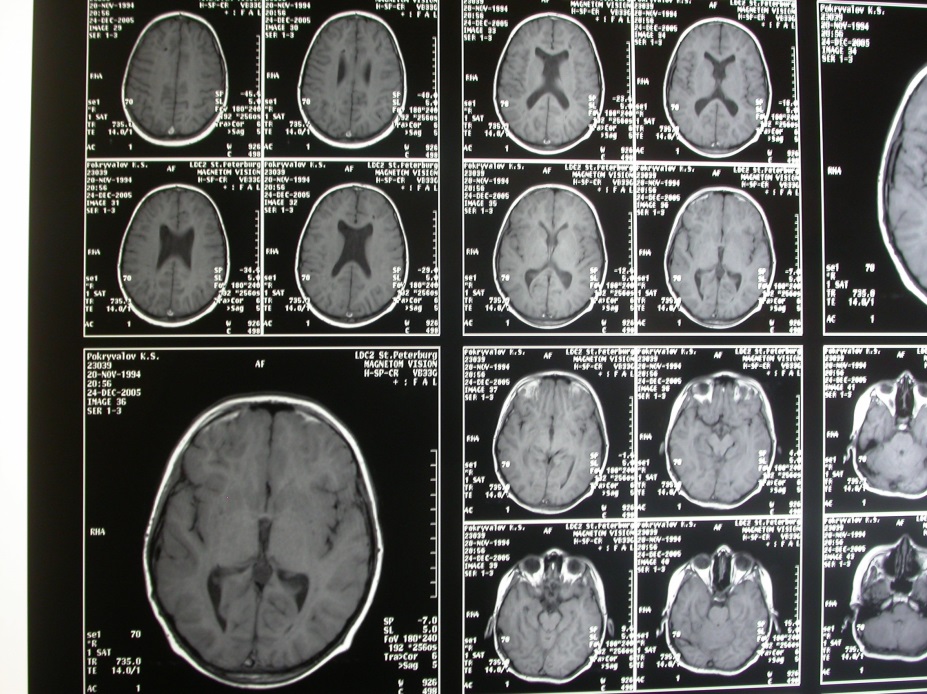

Рис. Послеопрационные МРТ головного мозга через 1г.
Гидроцефалия регрессировала. Опухолевая ткань не выявляется.
Клиническое наблюдение 4. Больной М. 7 лет, поступил с жалобами на головные боли с тошнотой и рвотой, повышенную утомляемость, сонливость, двоение перед глазами. Длительность заболевания 1 мес. Начало заболевания – головные боли, сопровождавшиеся рвотой. Течение заболевания прогредиентное. По месту жительства после выявления на КТ головного мозга объемного образования III желудочка с окклюзионной гидроцефалией выполнено вентрикулоперитонеальное шунтирование. При поступлении состояние тяжелое, установка головы влево. Неврологически: незначительный парез взора вверх, негрубое расходящееся косоглазие, снижены корнеальные рефлексы, симптом Бабинского слева. Интенция при выполнении пальце-носовой пробы. (Глазная щель D>S, расходящееся косоглазие, диплопия, четверохолмный синдром, легкое нарушение координации, синдром Гертвига – Мажанди). Vis: OD=0,7; OS=0,7 cyl – 0,25 = 0,8-0,9. На глазном дне – осложненные застойные соски зрительных нервов. Поле зрения не изменено.
На серии КТ головного мозга – объемное образование задних отделов III желудочка, неоднородной структуры, размерами 3,2х2,8х2,9см. Боковые желудочки и передние отделы III резко расширены (дисфункция шунтирующей системы). Тень шунта в заднем роге правого бокового желудочка.
На МРТ – в проекции шишковидной железы определяется объемное образование неоднородной структуры с нечеткими границами, расположенное центрально и больше слева, интенсивно накапливающее контрастное вещество. Размеры 33х29х30мм. Полость III желудочка резко деформирована. Шунт в желудочке справа.


Рис. Дооперационные МРТ больного.
Операция: костно-пластическая трепанация в правой затылочной области с заходом за среднюю линию, тотальное удаление эпидермоида в сочетании с кавернозной ангиомой задних отделов III желудочка из субокципитального доступа с рассечением мозолистого тела в задней части.


Рис. Послеоперацинные МРТ больного.
Выписан в удовлетворительном состоянии, регрессировали застойные явления. При повторной госпитализации 28.10.1994 г. после предварительной пробы шунтирующая система удалена. Катамнез 8 лет, без очаговой симптоматики.
Клиническое наблюдение 5. Больной Б. 8 лет, поступил с жалобами на головные боли с рвотой, двоение перед глазами. Длительность заболевания около 1 мес. Начало заболевания с головных болей и рвоты. Поступил в тяжелом, компенсированном по витальным функциям состоянии переводом. По месту жительства выполнено вентрикулоперитонеальное шунтирование по поводу окклюзионной гидроцефалии, вызванной объемным образованием задних отделов III желудочка. Неврологически: сознание на уровне оглушения. Четверохомный синдром. Реакция на свет почти отсутствует. Положительный симптом Кернига (1550). Двусторонний симптом Бабинского. Спонтанный нистагм. Vis: OD=0,3; OS=0,2, не корригируется. Постзастойные соски зрительных нервов обоих глаз. Синдром Парино. Поле зрения не изменено.
На серии КТ головного мозга – объемное образование задних отделов III желудочка. Размеры 3,1х3,5х3,2см, содержит кальцификат и кистозный компонент. Задние отделы желудочка тампонированы опухолью. Состояние после вентрикулоперитонеального шунтирования. Тень шунтирующей системы в переднем роге левого бокового желудочка. Субарахноидальные пространства расширены. Боковые желудочки не расширены.
На МРТ головного мозга объемное образование задних отделов III желудочка 3,8х4,1х3,2см, неоднородной структуры, с нечеткими, относительно ровными контурами и кистозным компонентом. Интенсивно и неравномерно накапливает контрастное вещество. Желудочковая система не расширена.
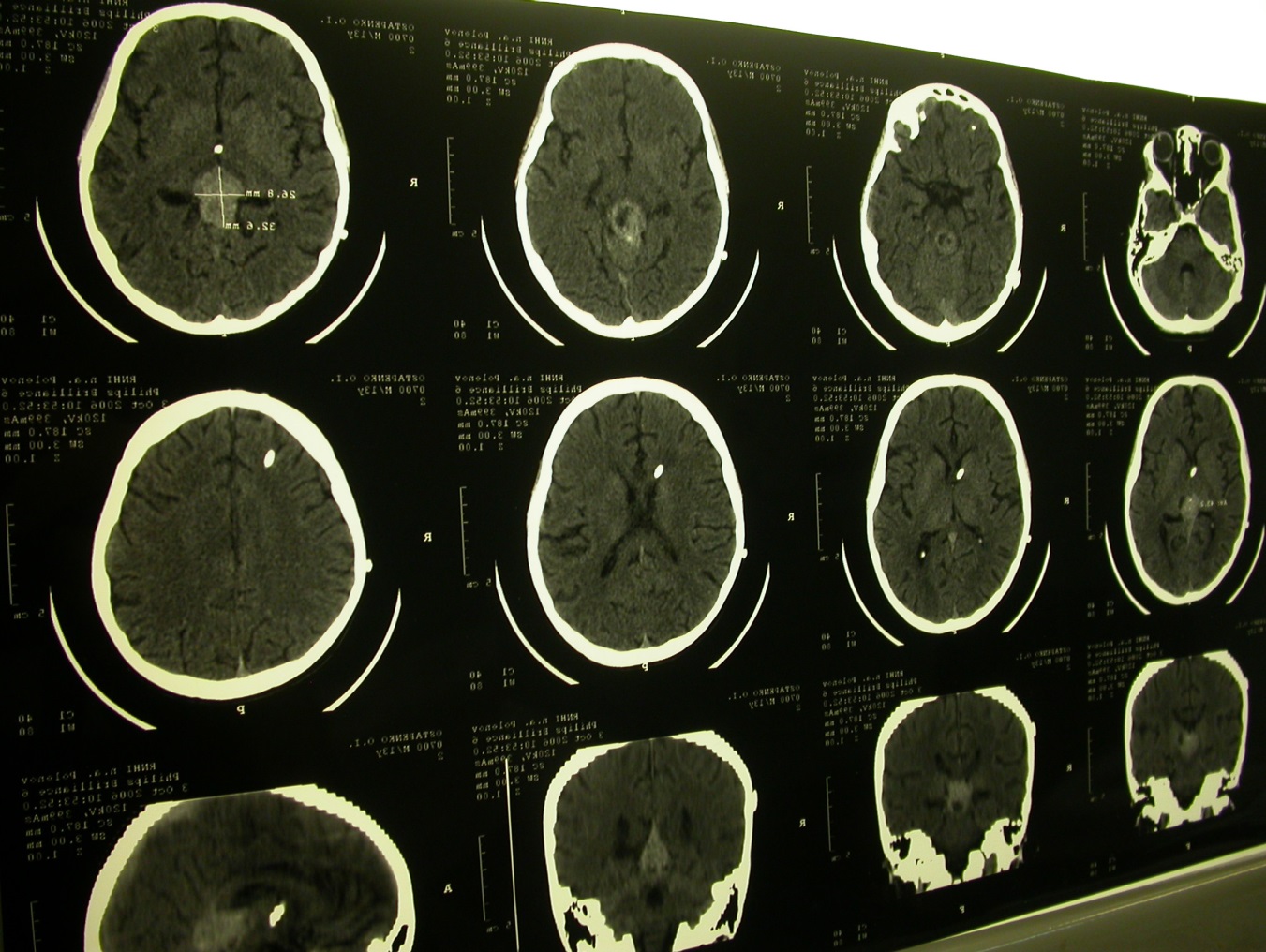
Рис. Дооперационные КТ головного мозга.
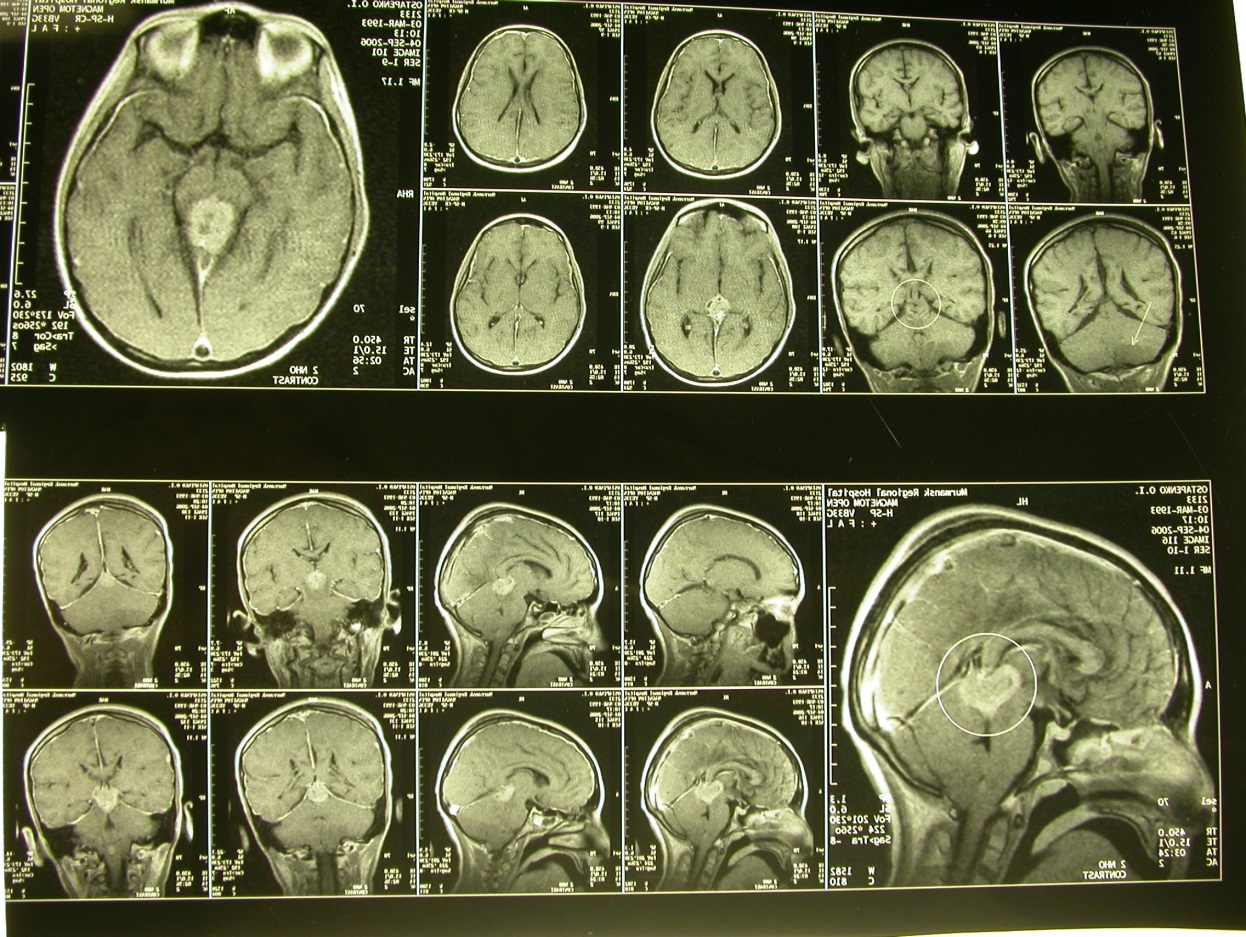
Рис. Дооперационные МРТ головного мозга.
Операция: 05.06.1997 г. костно-пластическая трепанация задней черепной ямки, тотальное удаление пинеоцитомы из субтенториального супрацеребеллярного доступа.
Выписан в удовлетворительном состоянии, регрессировали застойные явления на глазном дне, без очаговой симптоматики. Катамнез 5 лет, без признаков рецидива.
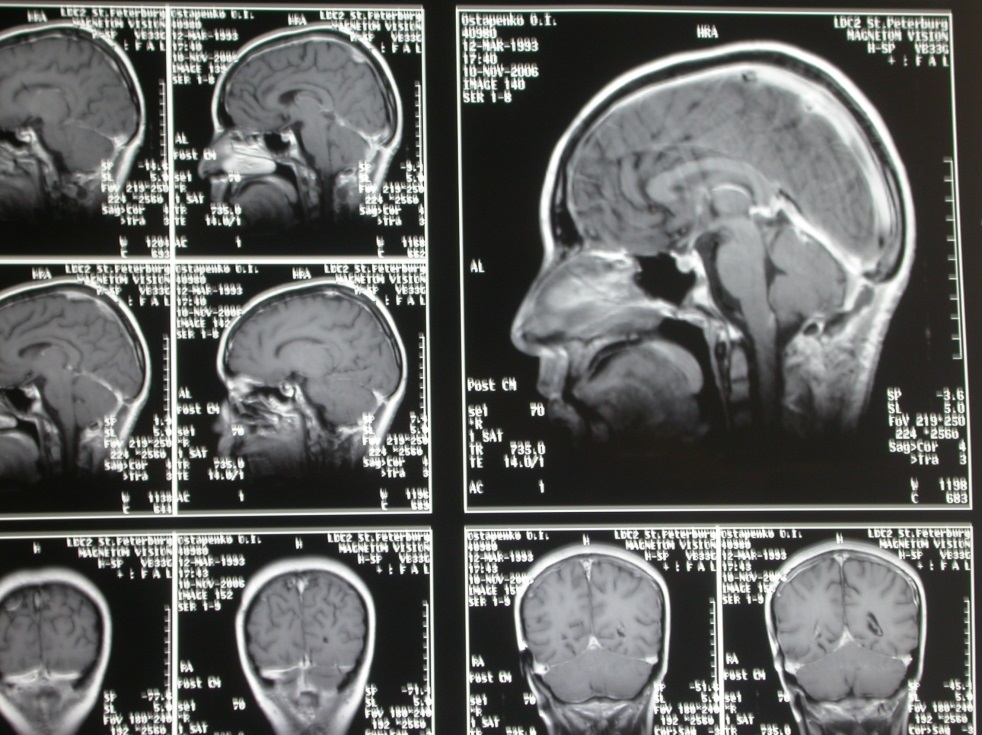
Рис. Послеоперационные МРТ того же больного.
Опухолевой ткани в зоне оперативного вмешательства не выявлено